Zo voelt het leven als je EB hebt
Doorbraak in gentherapie van huidcellen
- Goed nieuws, maar nog vele vragen .....
- Wat is junctionele epidermolysis bullosa (JEB)?
- Wat is er precies gebeurd tijdens deze studie?
- Zal dit werken voor iedereen?
- Kan deze techniek toegepast worden voor andere vormen van EB?
- Zal onderzoek zich voortaan focussen op de meest ernstige gevallen?
- Is dit een "cure"? Is dit echte genezing?
- Hoeveel kost het?
- Meer lezen

foto: BBC
Een experimentele behandeling heeft op het nippertje het leven gered van een zevenjarige Syrische jongen die lijdt aan de aangeboren en tot nu ongeneeslijke huidziekte junctionele epidermolysis bullosa (JEB), bij hem veroorzaakt door een mutatie in LAMB3.Dankzij gentherapie op zijn eigen gekweekte huidcellen heeft hij weer een nieuwe, gezonde huid gekregen. Gekweekte huid van zijn eigen cellen bedekt nu zijn hele lichaam (0,85 m2) op plaatsen waar de opperhuid geheel was verdwenen.
Dat heeft een Duits team van behandelend artsen in Bochum samen met de Italiaanse ontwikkelaar van de techniek, Michele DeLuca, onlangs gemeld in Nature, in het artikel: Regeneration of the entire human epidermis using transgenic stem cells.
Goed nieuws, maar nog vele vragen .....
Maar wat betekent dit nu concreet en wat gaat er verder gebeuren?
Het was spannend en hoopgevend om dit spectaculaire goede nieuws te lezen in alle kranten en te delen op de sociale media, maar de patiënten zitten uiteraard met heel veel vragen.
Wat is junctionele epidermolysis bullosa (JEB)?
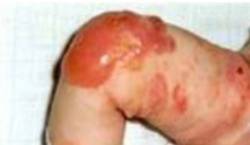
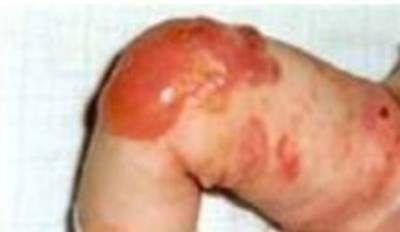
Eén van de vele subvormen van junctionele epidermolysis bullosa (JEB) wordt veroorzaakt door mutaties (of foutjes) in de genetische code die het huideiwit laminin-332 aanmaakt en heeft een grote impact op de kwaliteit van leven.
De ernst van EB is wel erg variabel, ook binnen dit subtype. Sommige kinderen hebben een lethale vorm en overleden tijdens de eerste levensmaanden, maar er zijn ook patiënten met weinig last. Deze verschillen zijn deels te verklaren door de verschillende mutaties.
Als we alle vormen van JEB samen beschouwen, is er een sterftepercentage van 40% voor de puberteit. Op latere leeftijd ontwikkelen de patiënten chronische wonden, infecties en beschadigd weefsel. Er is ook een risico op het ontwikkelen van een zeer agressieve vorm van huidkanker, maar wel minder en op latere leeftijd dan bij recessief dystrofische EB.
Wat is er precies gebeurd tijdens deze studie?
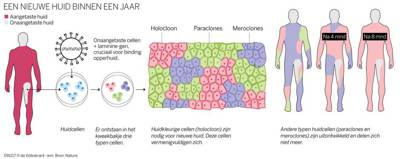
Het is de eerste keer dat in een klinische studie een huidtransplantatie succesvol werd uitgevoerd over zo’n grote oppervlakte.
De jongen had open wonden op 60% van de huid en bijna het hele lichaam, namelijk 85 cm², werd bedekt met nieuwe huid. Eerdere onderzoek had aangetoond dat het mogelijk is om “gezonde” huid te maken van genetisch gecorrigeerde huidcellen. In dit onderzoek werd bovendien aangetoond dat een hoog aantal gecorrigeerde stamcellen blijvend aanwezig zijn in de huid en mede zorgen voor langdurige vernieuwing van de epidermis met gecorrigeerde en dus gezonde keratinocyten.
Voor dit experiment werden huidcellen weggenomen op plekken huid die geen blaren vertoonden. Deze cellen, waaronder zich dus een aantal stamcellen bevonden, werden genetisch gewijzigd door toevoeging van het juiste LAMB3-gen, één van de genen die coderen voor de aanmaak van het eiwit laminin-332. De gecorrigeerde huidcellen werden in het labo gekweekt tot huidgreffen en vervolgens getransplanteerd op de patiënt, in drie fasen.
Eenentwintig maanden na de studie blijkt dat de getransplanteerde huid nog steeds sterk is en geen blaren vertoont. Dit is belangrijk want een mogelijke complicatie zou kunnen zijn dat de huid de vreemde laminine, die het zelf niet aanmaakt, als vreemd zou kunnen beschouwen en afstoten.
Zal dit werken voor iedereen?
Het is fantastisch om te zien dat het voor deze jongen wèl werkte. Hopelijk kunnen in de toekomst nog meer patiënten genieten van deze behandeling.
Deze studie vond plaats in Duitsland maar ook in andere landen gebeuren gelijkaardige studies. De technieken die daarbij gebruikt worden zijn verschillend en niet allemaal gebaseerd op het toevoegen van het normale gen. Klinische studies zijn nodig om zeker te zijn dat een behandeling veilig is en goed werkt bij een voldoende aantal patiënten. Pas daarna kan de behandeling op de markt komen en aan de patiënt aangeboden worden.
Meer lezen over Deelnemen aan klinische studies
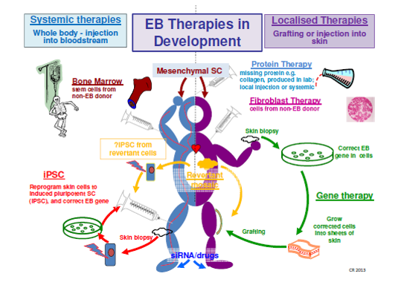
Kan deze techniek toegepast worden voor andere vormen van EB?
Deze specifieke studie was voor junctionele EB, maar we hopen dat onderzoekers deze techniek in de toekomst ook kunnen gebruiken voor alle vormen van EB. Dit is echter erg ingewikkeld en er moet nog veel onderzoek gebeuren om te begrijpen of dit inderdaad kan toegepast worden op andere vormen van EB en hoe.
Zal onderzoek zich voortaan focussen op de meest ernstige gevallen?
Nee, er gebeurt onderzoek voor alle vormen van EB, zowel voor behandelingen die de kwaliteit van leven verbeteren en op termijn, als voor genezing door middel van verschillende technieken
Meer lezen over wetenschappelijk onderzoek in Ontwikkeling van therapieën
Is dit een "cure"? Is dit echte genezing?
Neen, maar het is wel een grote stap vooruit voor deze jongen en zijn familie, en in het algemeen voor het wetenschappelijk onderzoek en de kennis van EB.
Hoeveel kost het?
Een klinische studie kost minstens 1 miljoen euro. Deze bijzondere studie heeft meerdere miljoenen euro gekost. Het geld kwam onder meer van Debra Oostenrijk en AFM-Téléthon.
Meer lezen
Deze tekst is gebaseerd op de websites van Debra Nederland en Debra International. Met dank aan dr. Marie-Anne Morren voor het nalezen.
Het artikel in Nature: Regeneration of the entire human epidermis using transgenic stem cells
Het officiële commentaar in Nature: Skin regeneration with insights
Artikel in de Nederlandse krant NRC: Gentherapie gaf jongen nieuwe huid
Artikel in de Volkskrant: Gekweekte huid redt leven van 7-jarige in drie operaties. 80 procent van huid vervangen
Video op de BBC: http://www.bbc.com/news/health-41914101
Interview met Prof. Hovnanian op radio RTL: Greffe de peau d'un enfant. Une prouesse pour un spécialiste de génétique