Voici à quoi ressemble la vie avec l'EB
Types de thérapie
Thérapie génique
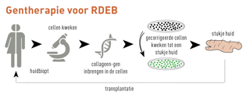
La thérapie génique vise à corriger le défaut génétique en greffant des couches de peau corrigée génétiquement. Il faut que les gènes pénètrent dans les cellules souches de la peau, les cellules qui sont capables de se reproduire indéfiniment.
Le principal défi de la thérapie génique consiste à diffuser le gène thérapeutique dans l'ensemble du corps : la transplantation à grande échelle et les sites internes posent problème.
En Europe, un consortium de recherche met au point une thérapie génique pour les cas d'EBRD sévères. Aux USA, un essai de thérapie génique pour les EBRD sévères est prévu à l'université de Stanford.
Thérapie protéique
Les thérapies protéiques consistent à injecter les protéines défectueuses chez le patient. La protéine humaine est fabriquée en laboratoire, synthétisée à partir du gène humain qui a été cloné.
Une injection directe de la protéine du collagène dans la plaie a donné de bons résultats en termes de cicatrisation.
Même si les thérapies protéiques offrent seulement une solution temporaire et que les patients devront répéter le traitement tout au long de leur vie, elles présentent l'avantage d'être un traitement relativement sûr qui améliore la cicatrisation des plaies.
La thérapie protéique appliquée à l'EBRD fait l'objet d'une recherche préclinique avancée ou de premiers essais cliniques dans de nombreux centres universitaires et une entreprise biopharmaceutique a démarré les recherches sur une éventuelle thérapie protéique pour l'EB jonctionnelle.
Thérapie cellulaire
Les thérapies cellulaires consistent à injecter dans la peau du patient des cellules génétiquement correctes de la peau d'un donneur sain ou les cellules souches du patient lui-même après correction génétique.
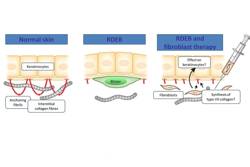
La thérapie cellulaire locale
L'injection cutanée directe des fibroblastes de la peau d'un donneur peut améliorer la cicatrisation, réduire la formation d'ampoules et renforcer la peau. Les bienfaits se limitent aux zones traitées.
Même si l'amélioration est temporaire et qu'un traitement répété s'impose, les avantages peuvent se faire sentir pendant plusieurs mois voire plus d'un an.
Les essais de Phase II de la thérapie fibroblastique pour le traitement de l'EBD sont en cours de réalisation (2011) dans le cadre d'une collaboration entre le Kings College London, Guys and St Thomas' Hospital et une petite entreprise biopharmaceutique.
La thérapie cellulaire systémique
Les thérapies cellulaires systémiques corrigent les cellules dans toutes les parties du corps affectées; les thérapies par les cellules souches (par exemple les cellules souches de la moelle osseuse d'un donneur, les cellules souches mésenchymateuses ou à l'avenir, les cellules souches pluripotentes induites) sont des options en cours de développement.
Les cellules souches de la moelle osseuse – La thérapie qui consiste à transplanter la moelle osseuse est une forme de thérapie de type cellules souches dans la mesure où elle apporte au patient traité une quantité de cellules souches génétiquement corrigées de la moelle d'un donneur sain. Il faut d'abord détruire les cellules défectueuses dans la moelle osseuse du patient par chimiothérapie: les cellules de la moelle du donneur vont remplacer les cellules défectueuses de la moelle du patient et se mettre à produire de nouvelles cellules saines dans tous les tissus du corps.
Les résultats prématurés du tout premier essai clinique d'une greffe de moelle osseuse pour le traitement de l'EBRD viennent d'être publiés. La greffe de moelle osseuse est une procédure médicale lourde, qui ne doit pas être entreprise sans en avoir bien évalué les conséquences éventuelles. Toutefois cet essai semble démontrer qu'une greffe de moelle osseuse ou des thérapies associées futures pourraient se révéler bénéfiques pour certains patients atteints de formes sévères d'EBRD.
Deux essais cliniques de greffe de moelle provenant de donneurs sains chez des enfants atteints de formes sévères d'EB sont en cours de réalisation aux USA, à l'université du Minnesota, et au Columbia University Medical Center, NY. Les premiers résultats de l'essai mené dans le Minnesota semblent indiquer que chez certains patients ces greffes de moelle semblent porter leurs fruits. Toutefois on ne sait pas encore avec précision comment la moelle profite au patient ni si les effets seront de longue durée.
Les cellules souches mésenchymateuses (CSM) - La moelle osseuse est à l'origine de la production de cellules souches, y compris les cellules mésenchymateuses, qui peuvent contribuer à la réparation des tissus, d'où le recours aux greffes de moelle en médecine. Les CSM sont déjà utilisées pour compléter des greffes de moelle dans les cas sévères d'EB. Les CSM sont des cellules souches qui peuvent produire plusieurs types de cellules dans une grande variété de tissus, y compris les os, la graisse et la peau. Une fois transplantées par injection dans le flux sanguin, les CSM migrent vers le site de la blessure. Cela a été démontré sur des animaux EB et permet d'envisager leur utilité pour la mise au point des traitements de l'EB. Des rapports ponctuels du recours aux CSM pour traiter des patients individuels EB par injection de CSM, tant localement (dans la peau autour de la plaie) que de façon systémique (dans le flux sanguin pour traiter tout le corps) font état de quelques améliorations et d'effets secondaires limités. La compréhension du rôle biologique naturel des CSM dans la réparation des tissus montre également que ces cellules pourraient parfaitement convenir à la thérapie cellulaire de l'EB. Il faut maintenant assurer le suivi des résultats au travers d'études systémiques et méthodiques afin de définir les paramètres d'une utilisation sûre et efficace des thérapies CSM. Plusieurs laboratoires de pointe dans le monde se sont engagés dans la recherche préclinique avancée ou dans les premiers essais cliniques visant à développer les thérapies utilisant les cellules souches mésenchymateuses.
Les cellules souches pluripotentes induites (iPSC) - Il s'agit de cellules qui ressemblent aux cellules souches embryonnaires dans la mesure où elles sont capables de se développer dans la plupart des tissus humains.
Les cellules souches pluripotentes induites sont produites en laboratoire à partir de cellules adultes de tissus humains (par exemple les cellules de la peau) en inversant le processus par lequel elles se sont développées à l'origine à partir des cellules souches embryonnaires. Les iPSC peuvent être produites en utilisant une des nombreuses techniques disponibles qui font l'objet d'améliorations permanentes pour en renforcer la sécurité et la pertinence thérapeutique.
Les iPSC présentent l'avantage de fournir une nouvelle quantité de cellules souches à des fins thérapeutiques à partir du tissu du patient lui-même et d'éviter ainsi tous les problèmes liés aux greffes provenant d'un donneur.

